I. SỰ THÍCH NGHI CỦA TUYẾN GIÁP TRONG THỜI KỲ MANG THAI
Chẩn đoán bệnh lý tuyến giáp trong thai kỳ yêu cầu hiểu rõ thay đổi của sinh lý tuyến giáp và các xét nghiệm chức năng giáp trong thai kỳ bình thường.
- Sinh lý tuyến giáp:
Để đáp ứng nhu cầu chuyển hóa tăng lên trong thời kỳ mang thai, sinh lý tuyến giáp có những thay đổi được thể hiện ở các xét nghiệm chức năng giáp. Những thay đổi chính bao gồm:
- Tăng nồng độ TBG huyết thanh
- Kích thích thụ thể thyrotropin (TSH) bởi hCG
- TBG (Globulin gắn thryroxine):
Trong thời kỳ mang thai, estrogen kích thích tăng sản xuất TBG và sialyl hóa TBG làm cho nồng độ TBG huyết thanh tăng gần gấp đôi, điều này dẫn đến giảm độ thanh thải TBG. Để duy trì ổn định nồng độ các hormone giáp tự do trong giai đoạn này, tuyến giáp cần phải tăng sản xuất T3 và T4. TBG cao dẫn đến gia tăng nồng độ T3, T4 huyết thanh toàn phần nhưng không làm tăng T3, T4 tự do (FT3, FT4). T3 và T4 toàn phần tăng ~50% trong nửa đầu thai kỳ, và đạt trạng thái ổn định mới vào khoảng tuần 20, lúc này sự sản xuất hormone giáp trở về bình thường.
- hCG và chức năng tuyến giáp
Gonadotropin màng đệm ở người (hCG) là một trong họ hormone glycoprotein, bao gồm TSH, hCG bao gồm hai tiểu đơn vị alpha và beta. Trong đó, tiểu đơn vị beta có cấu trúc tương tự TSH. Do vậy, hCG có hoạt động kích thích tuyến giáp yếu. Trong một thử nghiệm nuôi cấy tế bào tuyến giáp ở người, 1 µUI hCG tương đương với 0,0013 µUI TSH.
Nồng độ hCG huyết thanh tăng ngay sau quá trình thụ tinh diễn ra và đạt đỉnh vào tuần 10 đến 12. Trong giai đoạn đỉnh này, nồng độ T3 T4 toàn phần trong huyết thanh tăng, FT3, FT4 tăng nhẹ, thường vẫn trong giới hạn bình thường và nồng độ TSH huyết thanh sẽ giảm. Tuy nhiên trong 10 – 20% thai phụ bình thường, nồng độ TSH có thể giảm nhẹ thoáng qua hoặc không đáng kể. Những thai phụ có nồng độ hCG tăng lớn hơn 400,000 IU/L có nồng độ TSH giảm. Ở những thai phụ mang đa thai (sinh đôi, sinh ba,…) và những người ốm nghén nặng thì nồng độ hCG có thể tăng lên rất cao.
Cường giáp thoáng qua như vậy thường dưới lâm sàng và là sinh lý bình thường. Thay đổi hCG như vậy có ảnh hưởng lợi tới mẹ hay con thì hiện nay chưa được rõ. Trong giai đoạn sau của thai kỳ, hCG sẽ được tiết ra ít hơn, nồng độ T3 T4 tự do sẽ giảm dần và TSH huyết thanh sẽ tăng nhẹ.
II. XÉT NGHIỆM CHỨC NĂNG GIÁP VÀ THAI KỲ
Trong trường hợp không có giá trị bình thường cho từng quần thể dân số và ba tháng cụ thể trong quá trình mang thai, ATA khuyến cáo:
- Tuần 7 đến 12: giảm giới hạn dưới của mức TSH bình thường xuống ~0,4 mU/L và giới hạn trên xuống 0,5 mU/L (tương đương với mức TSH 0,1 – 4 mU/L).
- Trong ba tháng giữa và ba tháng cuối: nên có sự tăng dần TSH về lại giá trị bình thường.
- Giới hạn trên của nồng độ T4 toàn phần tăng ~5% mỗi tuần, bắt đầu từ tuần thứ 7. Vào khoảng tuần thứ 16, T3 và T4 toàn phần sẽ cao hơn 1.5 lần so với phụ nữ không mang thai (do TBG dư thừa).
|
Xét nghiệm
|
Không mang thai
|
3 tháng đầu
|
3 tháng giữa
|
3 tháng cuối
|
|
TSH (mUI/L)
|
0,3 – 4,3
|
0,1 – 2,5
|
0,2 – 3,0
|
0,3 – 3,0
|
|
TBD (mg/L)
|
1,3 – 3,0
|
1,8 – 3,2
|
2,8 – 4,0
|
2,6 – 4,2
|
|
FT4 (ng/dL)
|
0,8 – 1,7
|
0,8 – 1,2
|
0,6 – 1,0
|
0,5 – 0,8
|
|
T4 (µg/dL)
|
5,4 – 11,7
|
6,5 – 10,1
|
7,5 – 10,3
|
6,3 – 9,7
|
|
FT3 (pg/mL)
|
2,4 – 4,2
|
4,1 – 4,4
|
4,0 – 4,2
|
|
|
T3 (ng/dL)
|
77 - 135
|
97 - 149
|
117 - 169
|
123 - 162
|
III. CHẨN ĐOÁN
Chẩn đoán suy giáp nguyên phát ở phụ nữ mang thai được dựa vào sự tăng nồng độ TSH huyết thanh, sử dụng khoảng tham chiếu của từng quần thể dân số và ba tháng cụ thể của thai kỳ.
TSH nên được xét nghiệm ở bất kỳ phụ nữ nào có triệu chứng của suy giáp. Sàng lọc bệnh nhân không triệu chứng được nói rõ ở dưới.
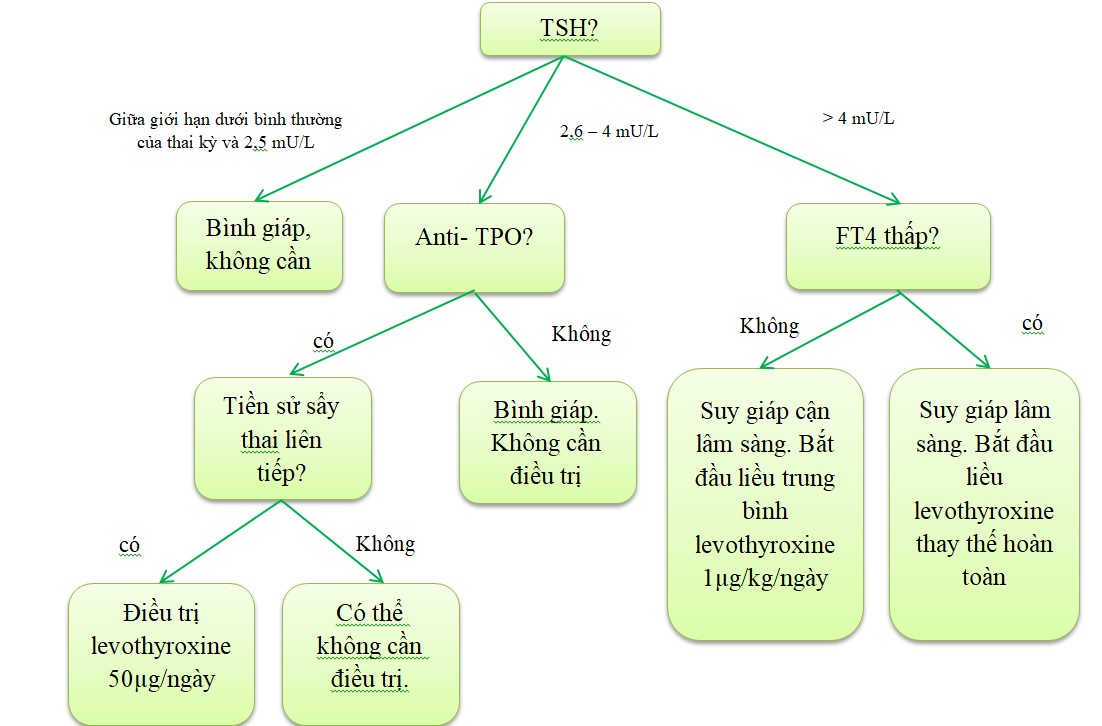
Với những phụ nữ mang thai ở ba tháng đầu với giá trị TSH ở trên giới hạn trên của giá trị trung bình hoặc trên 4.0 mU/L khi không có bảng tham chiếu, T4 tự do sẽ được xét nghiệm (hoặc T4 toàn phần nếu không có giá trị tham chiếu cho FT4 hay kết quả FT4 không phù hợp với TSH). Ngoài ra, chúng tôi đồng ý với khuyến cáo của ATA về việc xét nghiệm kháng thể TPO ở phụ nữ mang thai có TSH >2.5 mU/L để cân nhắc điều trị.
Suy giáp nguyên phát lâm sàng được định nghĩa là sự tăng nồng độ TSH ở cả 3 quý của thai kỳ thai kết hợp với giảm nồng độ FT4 (dưới mức bình thường đối với phụ nữ mang thai).
Suy giáp dưới lâm sàng được định nghĩa là sự tăng nồng độ TSH trong cả 3 quý của thai kỳ và nồng độ T4 tự do bình thường.
Phụ nữ có suy giáp trung ương từ bệnh lý hạ đồi, tuyến yên sẽ không tăng nồng độ TSH trong thời kỳ mang thai.
IV. BIẾN CHỨNG TRONG QUÁ TRÌNH MANG THAI
Suy giáp có thể gây ra tác động xấu đến thai kỳ, tùy thuộc và mức độ nghiêm trọng của các bất thường sinh hóa:
- Suy giáp lâm sàng
- Suy giáp cận lâm sàng.
- Giảm thyroxin máu của mẹ (liên quan đến giảm FT4 ở mẹ)
- Suy giáp lâm sàng
Suy giáp lâm sàng (tăng TSH, giảm FT4) gây biến chứng ở thai kỳ thường ít gặp (0,3 đến 0,5% ở phụ nữ được sàng lọc). 2 yếu tố được phát hiện thấy đó là một số phụ nữ suy giáp vô sinh và suy giáp (mới phát hiện hoặc điều trị không đầy đủ) gây ra biến chứng liên quan đến tăng tỷ lệ sẩy thai tự nhiên ở 3 tháng đầu).
Trong quá trình mang thai, suy giáp liên quan đến tăng nguy cơ một số biến chứng, bao gồm:
- Tiền sản giật (TSG) và tăng huyết áp thai kỳ.
- Rau bong non
- Nhịp tim thai không ổn định.
- Sinh non, bao gồm cả sinh cực non (trước 32 tuần)
- Trẻ sơ sinh nhẹ cân (có thể do sinh non vì TSG trong một nghiên cứu nhưng nghiên cứu thứ 2 tỷ lệ TSG là không đáng kể).
- Tăng tỷ lệ mổ lấy thai.
- Băng huyết sau sinh.
- Tăng bệnh suất và tử suất chu sinh.
- Suy giảm thần kinh và nhận thức ở trẻ.
- Suy giáp cận lâm sàng
Kết cục bất lợi cho thai kỳ: Phụ nữ suy giáp cận lâm sàng nguy cơ biến chứng thấp hơn so với suy giáp lâm sàng. Tuy nhiên, trong một số nguyên cứu suy giáp cận lâm sàng cũng được báo cáo là tăng suy cơ tiền sản giật nặng, sinh non, rau bụng non, hội chứng suy hô hấp cấp tính sơ sinh và/ hoặc sẩy thai so với phụ nữ bình giáp.
Suy giảm nhận thức: Không có sự chắc chắn là trẻ có mẹ bị suy giáp cận lâm sàng có nguy cơ suy giảm thần kinh hay không. Một vài nghiên cứu quan sát chứng minh suy giáp cận lâm sàng có liên quan đến suy giảm nhận thức ở trẻ. Kết quả khác nhau ở những nghiên cưu này có thể liên quan đến mức độ tăng của TSH, tình trạng i-ốt của mẹ, và các bài kiểm tra về nhận thức được thực hiện.
Hiệu quả của hormon tuyến giáp thay thế: Không chắc chắn liệu việc sử dụng hormon giáp thay thế ở phụ nữ suy giáp cận lâm sàng có làm giảm các bất lợi trong thai kỳ, kết cục về nhận thức của trẻ sơ sinh và/ hoặc trẻ nhỏ hay không . Hạn chế của các thử nghiệm hiện nay đó là bổ sung Levothyroxine sau 3 tháng đầu (điều này có thể là quá muộn) và những phụ nữ tham gia nghiên cứu có mức TSH tăng nhẹ.
- Giảm Thyroxin ở máu mẹ
Giảm Thyroxin đơn độc ở mẹ (chỉ FT4 giảm) được định nghĩa là nồng độ T4 tự do thấp hơn bách phân vị thứ 2,5 đến 5 của khoảng tham chiếu, kết hợp với TSH bình thường. Ảnh hưởng của giảm FT4 đơn độc ở mẹ lên kết cục của trẻ sơ sinh và chu sinh là không rõ ràng.
V. SÀNG LỌC
- Đối tượng sàng lọc
Vì không có đủ bằng chứng ủng hộ việc sàng lọc TSH thường quy trong 3 tháng đầu, nên chúng tôi đưa ra các mục tiêu tiếp cận để sàng lọc. Chỉ định đối với phụ nữ mang thai có bất kỳ yếu tố nào dưới đây:
- Sống ở khu vực thiếu iod từ trung bình đến nặng.
- Triệu chứng suy giáp.
- Tiền sử gia đình hoặc bản thân mắc bệnh tuyến giáp.
- Tiền sử bản thân:
- Anti TPO dương tính
- Bướu giáp
- Tuổi trên 30
- Đái tháo đường type 1
- Chiếu xạ vùng đầu cổ
- Sẩy thai liên tiếp hoặc sinh non
- Mang thai nhiều lần (từ 2 lần trở lên)
- Bệnh béo phì (BMI ≥ 40 kg/m2)
- Vô sinh
- Tiền sử phẫu thuật tuyến giáp
- Sử dụng amiodarone, lithium, hoặc gần đây có sử dụng chất cản quang phóng xạ có chưa i-ốt.
- Phương pháp tiếp cận sàng lọc
Phụ nữ có tiêu chuẩn phù hợp trong các trường hợp nêu trên, chúng tôi đề xuất định lượng TSH trong 3 tháng đầu thai kỳ như là xét nghiệm sàng lọc suy giáp:
- Nếu TSH nằm giữa giới hạn dưới của khoảng bình thường trong thai kỳ và 2,5 mU/L thì hầu hết những phụ nữ này không cần xét nghiệm thêm. Tuy nhiên, những phụ nữ có nguy cơ cao tiến triển suy giáp khi mang thai (tiền sử dùng i-ốt phóng xạ, tiến sử cắt bán phần tuyến giáp, tiền sử phơi nhiễm với chiếu xạ liều cao ở vùng đầu và cổ),chúng tôi đánh giá lại TSH trong quá trình mang thai (VD: Khoảng 4 tuần một lần trong 3 tháng đầu, sau đó 1 lần trong mỗi 3 tháng giữa và 3 tháng cuối).
- Nếu TSH >2,5 mU/L, chúng tôi định lượng anti TPO. Tỷ lệ sẩy thai và sinh non tăng ở phụ nữ có anti-TPO cao, và biến cố bất lợi thấp hơn ở phụ nữ anti-TPO âm tính. Do đó sự có mặt của anti-TPO có thể hữu ích trong việc thiết lập điều trị ở những phụ nữ có xét nghiệm chức năng tuyến giáp ở khoảng ranh giới (VD: TSH 2,5 đến 4,0 mU/L) và dự đoán được tiến triển suy giáp, nguy cơ sẩy thai và rối loạn chức năng tuyến giáp sau sinh.
- Nếu TSH > 4 mU/L, đề nghị định lượng FT4 để xác nhận mức độ suy giáp.
VI. ĐIỀU TRỊ
- Bệnh nhân hiện tại không sử dụng hormon tuyến giáp
Chỉ định điều trị:
- TSH > 4mU/L
- FT4 dưới khoảng tham chiếu, anti-TPO dương tính hoặc âm tính: Tất cả phụ nữ mang thai mới được chẩn đoán, suy giáp lâm sàng (TSH trên khoảng tham chiếu bình thường của từng giai đoạn thai kỳ hoặc trên 4,0 mU/L) với FT4 thấp nên được điều trị với hormon tuyến giáp (Levothyroxine, T4).
- FT4 có giá trị trong khoảng tham chiếu, anti-TPO âm tính hoặc dương tính: Bởi vì tuyến giáp bình thường của mẹ quan trọng với sự phát triển nhận thức bình thường của thai, chúng tôi đề xuất điều trị với phụ nữ mang thai mới được chẩn đoán suy giáp cận lâm sàng (TSH trên khoảng tham chiếu bình thường của từng giai đoạn thai kỳ hoặc > 4,0 mU/L và FT4 bình thường) bất kể có anti-TPO hay không.
- TSH 2,6 đến 4 mU/L
Đối với phụ nữ có TSH trong khoảng này, chúng tôi cá thể hóa quyết định điều trị dựa trên đặc tính của từng bệnh nhân, giá trị TSH và ưa thích của bệnh nhân. Theo ý kiến một số chuyên gia, không điều trị ở phụ nữ bình giáp, một số khác cân nhắc lựa chọn điêu tị dựa trên có hay không có anti-TPO (liên quan tới kết cục thai kỳ bất lợi, ví dụ: Sẩy thai sớm).
- Anti TPO dương tính: Phụ nữ mang thai có TSH nằm giữa khoảng 2,6 mU/L và giới hạn trên của bình thường trang thai kỳ (hoặc 4 mU/L), anti-TPO dương tính, và tiền sử sảy thai liên tiếp, nhiều chuyên gia khuyến cáo điều trị T4 (50 µg hàng ngày). Điều trị hormon tuyến giáp và theo dõi cẩn thận là an toàn.
Trong trường hợp không có tiền sử sảy thai nhiều lần, một số chuyên gia khuyến cáo điều trị T4 (50 µg/ ngày) với những người muốn can thiệp điều trị (mức độ bằng chứng yếu)
Nếu quyết định không điều trị, TSH nên được đánh giá lại 4 tuần/ lần trong 3 tháng đầu tiên, 01 lần trong 3 tháng giữa và 3 tháng cuối để theo dõi sự tiến triển của suy giáp. Nếu TSH tăng cao hơn giới hạn trên bình thường (khoảng 4mU/L), chúng tôi khuyến cáo bắt đầu điều trị với T4.
- Anti-TPO âm tính: đối với phụ nữ mang thai có TSH trong khoảng 2,6mU/L đến giới hạn trên mức tham chiếu bình thường của thai kỳ (hoặc 4.0mU/L) và anti-TPO âm tính, chúng tôi khuyến cáo không điều trị với T4. Đối với phụ nữ có nguy cơ cao tiến triển suy giáp (ví dụ, tiền sử điều trị iod phóng xạ, sau phẫu thuật cắt tuyến giáp bán phần, tiếp xúc chiếu xạ liều cao vùng đầu và cổ), chúng tôi theo dõi sự phát triển của suy giáp bằng cách đánh giá lại TSH khoảng 04 tuần/lần trong 3 tháng đầu tiên, 01 lần trong 3 tháng giữa và 3 tháng cuối. Nếu TSH tăng cao hơn giới hạn trên bình thường (khoảng 4mU/L), chúng tôi khuyến cáo bắt đầu điều trị với T4.
- TSH giữa giới hạn dưới bình thường của thai kỳ và 2,5 mU/L - Những phụ nữ này là bình giáp và không cần điều trị T4.
- FT4 thấp, TSH bình thường (Giảm hormon giáp trong máu ở phụ nữ mang thai). Không khuyến cáo điều trị cho phụ nữ nữ mang thai giảm hormon giáp trong máu (FT4 thấp, TSH bình thường).
ATA 2017 đưa ra các khuyến cáo điều trị dựa trên anti TPO: Khuyến cáo xét nghiệm anti TPO ở phụ nữ mang thai có TSH >2,5mU/L và điều trị như sau:
- Anti TPO dương tính: Cân nhắc điều trị bằng hormon tuyến giáp nếu TSH > 2,5mU/L, và bắt đầu điều trị bằng hormon tuyến giáp nếu TSH cao hơn giới hạn trên bình thường trong thai kỳ (khoảng 4mU/L).
- Anti TPO âm tính: Cân nhắc điều trị bằng hormon tuyến giáp nếu TSH cao hơn giới hạn trên bình thường trong thai kỳ (nhưng 10 mU/L.
- Giảm Thyroxine máu trong thai kì (FT4 thấp, TSH bình thường) ATA không khuyến cáo điều trị cho nhóm bệnh nhân này.
Liều khởi đầu Levothyroxine:
Việc lựa chọn điều trị suy giáp trong thai kỳ giống như ở bệnh nhân không mang thai: Levothyroxine tổng hợp (T4). Một số chế phẩm của T4 sẵn có trên thị trường. Bởi vì có thể có sự khác biệt nhỏ về sinh khả dụng giữa các chế phẩm T4, một số bác syỹ nội tiết cảm thấy rằng tốt hơn nên sử dùng cùng một chế phẩm khi có thể. Khi sử dụng các chế phẩm generic, từ nhãn thuốc có thể xác định được tên hãng sản xuất và bệnh nhân có thể yêu cầu sử dụng lại thuốc từ cùng một hãng.
Mục tiêu của việc thay thế T4 trong thai kỳ là phục hồi chức năng tuyến giáp càng sớm càng tốt. Hướng dẫn dùng thuốc chung như sau:
- TSH >4 mU/L (hoặc cao hơn quần thể chung và mức giới hạn trên bình thường của thai kỳ), với FT4 thấp (sử dụng phương pháp xét nghiệm và phạm vi tham chiếu của thai kỳ): Gần với liều thay thế hoàn toàn (khoảng 1,6 µg/kg thể trọng mỗi ngày)
- TSH >4 mU/L, với FT4 bình thường - Liều trung bình (khoảng 1 µg/kg mỗi ngày)
- TSH 2,6 đến 4 mU/L - Nếu đã có quyết định điều trị ở phụ nữ bình giáp bằng kháng thể TPO, liều thấp (thường là 50 µg mỗi ngày)
Nên uống T4 khi bụng rỗng, lý tưởng nhất là một giờ trước khi ăn sáng, tuy nhiên ít bệnh nhân có thể đợi đủ 1 giờ trước ăn.
Theo dõi và điều chỉnh liều:
Sau khi bắt đầu điều trị T4, bệnh nhân nên được đánh giá lại và đo TSH huyết thanh trong 4 tuần.
Mục đích là để duy trì TSH ở nửa dưới của phạm vi tham chiếu thai kỳ. Nếu không khả dụng, TSH mục tiêu <2,5 mU/L là hợp lý.
Nếu TSH duy trì trên phạm vi tham chiếu của thai kỳ bình thường, có thể tăng liều T4 lên 12 đến 25 µg/ngày. TSH nên được định lượng 4 tuần một lần trong nửa đầu của thai kỳ vì thường phải điều chỉnh liều. TSH có thể được theo dõi ít thường xuyên hơn (ít nhất một lần mỗi ba tháng) trong nửa sau của thai kỳ, miễn là liều lượng không thay đổi.
Chỉnh liều sau khi sinh:
Vì tiêu chuẩn điều trị cho phụ nữ có thai khác với tiêu chuẩn điều trị cho phụ nữ không mang thai, nên không phải lúc nào cũng cần tiếp tục Levothyroxine sau khi sinh. Trong một nghiên cứu, 75% phụ nữ bị suy giáp cận lâm sàng khi mang thai có chức năng tuyến giáp bình thường sau 5 năm. Vì suy giáp quá mức có thể cản trở việc sản xuất sữa, nên có thể thận trọng khi trì hoãn việc đánh giá cho đến khi hoàn thành việc cho con bú. Tuy nhiên, trừ khi sắp mang thai, phần lớn phụ nữ đã bắt đầu điều trị Levothyroxine cho TSH từ 2,5 đến 4,0 mU/L không cần tiếp tục điều trị Levothyroxine.
- Điều trị suy giáp từ trước
Dự kiến mục tiêu TSH - Phụ nữ bị suy giáp từ trước đang có kế hoạch mang thai nên tối ưu hóa liều hormone tuyến giáp của họ theo dự kiến. Mục tiêu mức TSH dự kiến nằm giữa giới hạn tham chiếu dưới và 2,5 mU/L. Tuy nhiên, một số chuyên gia thích mức TSH thấp hơn (<1,2 mU / L).
Các nghiên cứu đã chỉ ra rằng khoảng 30% phụ nữ dùng levothyroxine có TSH huyết thanh >4 mU/L khi khám tiền sản đầu tiên. Ở những phụ nữ như vậy, TSH huyết thanh từ 4,5 đến 10 so với <2,5 mU/L tại thời điểm đó là một yếu tố dự báo sẩy thai (tỷ số chênh [OR] 1,80, KTC 95% 1,03-3,14). Nguy cơ sẩy thai thậm chí còn cao hơn ở những phụ nữ có TSH >10 mU/L (OR 3,95, KTC 95% 1,87-8,37).
Điều chỉnh liều sớm:
Do nhu cầu về liều T4 có thể tăng lên trong thời kỳ mang thai ở phụ nữ bị suy giáp từ trước, phụ nữ suy giáp mới mang thai nên tăng liều Levothyroxine lên khoảng 30% và thông báo ngay cho bác sĩ của họ. Chúng tôi thường thực hiện điều này bằng cách tăng liều từ liều một lần mỗi ngày lên tổng cộng chín liều mỗi tuần (gấp đôi liều hàng ngày hai ngày mỗi tuần). Các thay đổi liều tiếp theo được thực hiện dựa trên nồng độ TSH huyết thanh được đo mỗi bốn tuần cho đến khi TSH trở nên bình thường. Sử dụng cách tiếp cận như vậy, chỉ 2 trong số 25 phụ nữ trong một thử nghiệm ngẫu nhiên có giá trị TSH lớn hơn 5 mU/L trong khi mang thai, mặc dù tám phụ nữ có giá trị TSH lớn hơn 2,5 mU/L trong ba tháng đầu hoặc lớn hơn 3,0 mU/L trong ba tháng giữa hoặc 3 tháng cuối và hai có giá trị TSH <0,1 mU/L.
Một cách tiếp cận khác là đo TSH huyết thanh ngay khi xác định có thai, sau đó bốn tuần sau, bốn tuần sau khi có bất kỳ thay đổi nào về liều T4, và ít nhất một lần mỗi ba tháng. Liều nên được điều chỉnh khi cần thiết sau mỗi bốn tuần để đạt được mức TSH bình thường.
Nhu cầu về liều lượng có thể tăng lên tới 50% trong thời kỳ mang thai và sự gia tăng này xảy ra sớm nhất là vào tuần thứ năm của thai kỳ như được minh họa như sau:
- Trong một nghiên cứu tiền cứu trên 20 trường hợp mang thai ở 19 phụ nữ suy giáp, trong đó TSH huyết thanh được đo hai tuần một lần trong 3 tháng đầu và sau đó cứ bốn tuần sau đó, cần tăng liều T4 (trung bình 47%) ở 17 trong số 20 mang thai. Mặc dù thời gian bắt đầu điều chỉnh liều trung bình xảy ra ở tuần thứ tám với mức ổn định ở tuần thứ 16 của thai kỳ, một số phụ nữ yêu cầu tăng liều ngay từ tuần thứ năm. Liều cao hơn đã được yêu cầu cho đến khi sinh.
- Trong một phân tích hồi cứu, dựa trên dân số của 950 trường hợp mang thai trong số phụ nữ suy giáp, 60% yêu cầu tăng liều Levothyroxine (34% trong suốt 3 tháng đầu).
Không giống như những phụ nữ bình thường, những người đã có suy giáp trước đó hoặc suy giáp cận lâm sàng không có khả năng tăng tiết T4 và T3 của tuyến giáp. Điều này đặc biệt đúng đối với những phụ nữ bị ung thư tuyến giáp đã được điều trị bằng tia phóng xạ hoặc những bệnh nhân bị suy giáp sau phẫu thuật hoặc suy giáp do bệnh Basedow (Graves) hoặc bệnh bướu cổ. Một số yếu tố được cho là nguyên nhân làm tăng nhu cầu T4 trong thai kỳ. Chúng bao gồm tăng cân và tăng kích thước pool T4, nồng độ globulin gắn với thyroxine (TBG) trong huyết thanh cao, hoạt tính deiodinase của nhau thai (làm tăng độ thanh thải T4), chuyển T4 sang thai nhi, và giảm hấp thu đường tiêu hóa do sắt trong vitamin trước khi sinh.
Theo dõi:
Sau khi sinh nên giảm liều T4 xuống mức như trước khi mang thai, nhưng TSH huyết thanh nên được đo từ 4 đến 6 tuần sau đó để xác nhận rằng mức giảm là phù hợp.
Tài liệu tham khảo:
- Stagnaro-Green A, Abalovich M, Alexander E, et al.; American Thyroid Association Taskforce on Thyroid Disease During Pregnancy and Postpartum. Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum. Thyroid. 2011;21(10):1081–1125.
- Abbassi-Ghanavati M, Greer LG, Cunningham FG. Pregnancy and laboratory studies: a reference table for clinicians [published correction appears in Obstet Gynecol. 2010;15(2 pt 1):387]. Obstet Gynecol. 2009;114(6):1326–1331.
- Alexander EK, Pearce EN, Brent GA, et al. 2017 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During Pregnancy and the Postpartum. Thyroid 2017; 27:315
Thực hiện: Nhóm dịch Bệnh viện Nội tiết Nghệ An