I. Đại cương
Gan có vai trò quan trọng trong chuyển hóa carbohydrate, chịu trách nhiệm cho sự cân bằng nồng độ glucose trong máu. Cân bằng chuyển hóa của glucose bị suy giảm khi có bệnh gan mạn tính (CLD) dẫn đến kháng insulin (IR), không dung nạp glucose và đái tháo đường. Theo một báo cáo, tỷ lệ mắc bệnh đái tháo đường (ĐTĐ) ở bệnh nhân mắc bệnh gan mạn tính là 18% - 71%. Trong một báo cáo khác, không dung nạp glucose được nhận thấy lên đến 80% và ĐTĐ là 30% - 60% bệnh nhân mắc bệnh gan mạn tính. Do đó, bệnh ĐTĐ và bệnh gan mạn tính thường cùng tồn tại và các bằng chứng hiện có cho thấy bệnh gan mạn tính làm tăng các biến chứng và tử vong sớm ở bệnh nhân ĐTĐ.
Hình 1: Mối liên quan giữa bệnh gan man tính và đái tháo đường
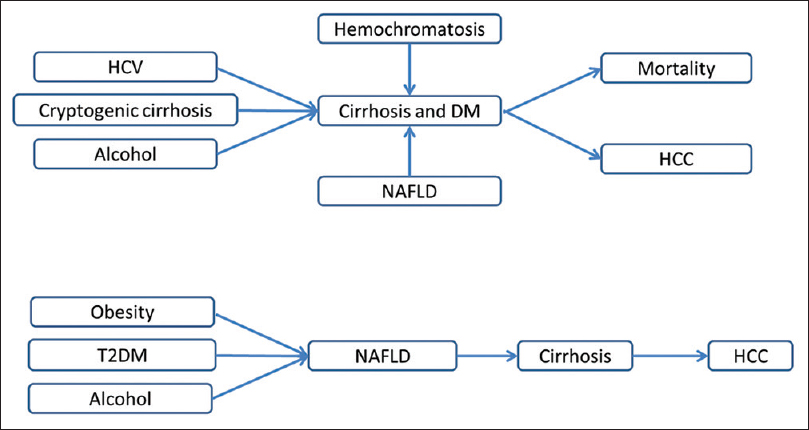
Trái ngược với sự liên quan của bệnh gan trong việc gây ra bệnh ĐTĐ, bệnh ĐTĐ cũng được xem là yếu tố nguy cơ của cả bệnh gan mạn tính và ung thư biểu mô tế bào gan (HCC). Trên thực tế, bệnh ĐTĐ hiện được xem là nguyên nhân phổ biến nhất của bệnh xơ gan và là nguyên nhân chỉ định hàng thứ ba ghép gan ở Mỹ. Đái tháo đường thường liên quan với bệnh gan nhiễm mỡ không do rượu (NAFLD) là một tình trạng hoại tử mãn tính có thể dẫn đến xơ gan và sau đó đến ung thư biểu mô tế bào gan (HCC). Ngoài ra, có một mối liên quan không rõ nguyên nhân của bệnh ĐTĐ với viêm gan C. Các nghiên cứu gần đây cho thấy protein lõi của virus viêm gan C (HCV) làm suy yếu tín hiệu thụ thể IRS-1, đóng vai trò quan trọng trong các hiệu ứng chuyển hóa insulin.
II. Thách thức quản lý bệnh đái tháo đường có bệnh lý gan mạn tính
Quản lý bệnh ĐTĐ ở bệnh nhân mắc bệnh gan mãn là một thách thức vì gan là nơi chuyển hóa chính của hầu hết các thuốc uống đái tháo đường (ADAs). Hơn nữa, bệnh gan mạn tính có liên quan đến các biến chứng như suy giảm chức năng thận, nhiễm axit lactic và hạ đường huyết. Ngoài ra, hơn 50% bệnh nhân mắc bệnh gan bị suy dinh dưỡng và có nguy cơ bị hạ đường huyết cao hơn khi có các yếu tố ảnh hưởng. Dữ liệu về hiệu quả và độ an toàn của các thuốc hạ glucose thường được kê đơn như metformin, sulfonylureas (SU), thuốc ức chế alpha-glucosidase (AGIs) và thiazolidinedione (TZDs) ở bệnh nhân mắc đái tháo đường và bệnh gan mạn rất hạn chế.
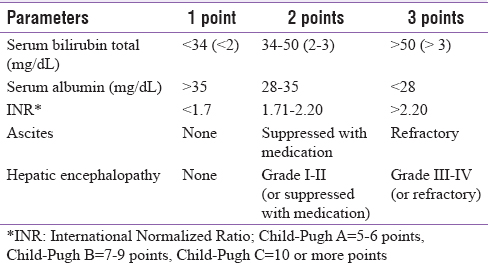
Bảng 2: Phân độ Child-Pugh đánh giá chức năng gan
Glycosylated hemoglobin (HbA1c), fructosamine huyết thanh, tự theo dõi đường huyết (SMBG) và theo dõi glucose liên tục (CGM) là một số công cụ có sẵn để đo kiểm soát đường huyết lâu dài ở bệnh nhân mắc bệnh gan mạn tính. Trong tất cả các xét nghiệm trên, fructosamine huyết thanh dường như là xét nghiệm phù hợp hơn để theo dõi nồng độ glucose trong máu vì nồng độ HbA1c thường thấp ở bệnh nhân tiểu đường có xơ gan.
III. Điều trị bệnh nhân đái tháo đường có bệnh lý gan mạn tính
3.1. Thay đổi lối sống và luyện tập
Các khuyến cáo về thay đổi chế độ ăn, luyện tập là dựa theo kinh nghiệm, vì các biện pháp này chưa được đánh giá trên bệnh nhân xơ gan. Mặc dù chế độ luyện tập có thể giúp cải thiện sự đề kháng Insulin, nhưng có thể không phù hợp cho bệnh nhân đang có bệnh lý gan hoạt động, trong khi đó chế độ ăn kiêng có thể làm nặng thêm tình trạng suy dinh dưỡng cho bệnh nhân
3.2. Biguanide
Metformin là liệu pháp đầu tiên cho bệnh nhân ĐTĐ týp 2. Nhóm thuốc này không trải qua quá trình chuyển hóa ở gan và được bài tiết dưới dạng không đổi qua bài tiết ở ống thận và lọc cầu thận qua nước tiểu.
Metformin có thể gây nhiễm axit lactic ở những bệnh nhân dễ mắc bệnh. Ước tính tỷ lệ nhiễm axit lactic là 0,03-0,5/ 1000 bệnh nhân được điều trị bằng metformin. Metformin được cho rằng không gây ra hoặc làm trầm trọng thêm tổn thương gan và có thể có lợi ở những bệnh nhân bị bệnh gan nhiễm mỡ không do rượu. Tuy nhiên, metformin chưa được nghiên cứu ở những bệnh nhân mắc bệnh gan cho đến nay. Tất cả các thông tin có sẵn về rối loạn chức năng gan có xu hướng nhiễm toan lactic liên quan đến metformin được rút ra từ các báo cáo trường hợp. Hầu hết những bệnh nhân này bị xơ gan kết hợp với suy thận.
Hiệp hội Đái tháo đường Canada (CDA) gần đây đã khuyến cáo tránh dùng metformin ở bệnh nhân suy gan. Hiệp hội Đái tháo đường Úc cũng hạn chế sử dụng metformin ở bệnh nhân suy gan nặng. Ngoài ra, ADA cũng khuyến cáo nên tránh dùng metformin ở những bệnh nhân mắc bệnh gan nặng hoặc ở những người nghiện rượu do tăng tỷ lệ nhiễm axit lactic. Tóm lại, dựa trên các bằng chứng có sẵn, nên sử dụng metformin một cách thận trọng với liều tối đa 1500 mg / ngày. Có thể giảm liều hoặc tránh metformin ở bệnh nhân mắc bệnh gan vừa. Không dùng ở những bệnh nhân bị rối loạn chức năng gan nặng.
3.3. Sulfonylureas (thế hệ thứ hai hoặc thứ ba)
Các nghiên cứu liên quan đến việc sử dụng SU ở bệnh nhân suy gan còn thiếu. Tuy nhiên, việc sử dụng SU trong suy gan có thể là một thách thức vì hầu hết các SU được chuyển hóa ở gan thông qua các enzyme oxy hóa gan (CYP P450s), có thể tăng khả năng gây hạ đường huyết do thuốc do giảm bất hoạt SU trong gan. Ngoài ra, bệnh nhân có bệnh gan mạn bị suy dinh dưỡng do đó có nguy cơ hạ đường huyết cao hơn. Hầu hết các hiệp hội đều không khuyến cáo sử dụng SU ở những bệnh nhân mắc bệnh gan mạn tính do nguy cơ hạ đường huyết. Nếu được sử dụng, nên dùng liều thấp hơn ở Chid-Pugh Class A và B và tránh dùng ở những bệnh nhân có Child-Pugh C
3.4. Thiazolidinediones
Pioglitazone được chuyển hóa rộng rãi bằng cách hydroxyl hóa và oxy hóa được bài tiết chủ yếu dưới dạng các chất chuyển hóa và liên hợp của chúng trong mật và phân. TZD cải thiện độ nhạy insulin thông qua các cơ chế đa dạng, cả trực tiếp và gián tiếp, và cả ở gan và các mô ngoài cơ.
Trong một nghiên cứu về an toàn gan của pioglitazone ở hơn 20.000 bệnh nhân mắc bệnh ĐTĐ týp 2 tại Nhật Bản cho thấy không có trường hợp suy gan nào được báo cáo, và không có liên quan cả thời gian và liều lượng với các bất thường pioglitazone và alanine aminotransferase (ALT). Có bằng chứng sơ bộ rằng bệnh nhân bị gan nhiễm mỡ có thể được hưởng lợi từ pioglitazone. Một nghiên cứu ngẫu nhiên, trên những bệnh nhân mắc viêm gan nhiễm mỡ không do rượu được điều trị bằng pioglitazone, cho thấy sự cải thiện về chỉ số mô học. Nồng độ ALT và AST trong huyết thanh đã giảm khi dùng pioglitazone so với giả dược ( P <0,001). Ngoài ra, một số thử nghiệm lâm sàng cho thấy điều trị TZD có thể ngăn ngừa các vấn đề tiếp theo, như tăng stress oxy hóa, peroxid hóa lipid và các cytokine gây viêm là các tác nhân góp phần vào sự phát triển của bệnh gan nhiễm mỡ không do rượu.
Các hướng dẫn từ ADA và các hiệp hội khuyến nghị rằng trong trường hợp bệnh gan hoạt động hoặc bằng chứng lâm sàng về mức ALT huyết thanh vượt quá 2,5 lần giới hạn bình thường, nên tránh glitazone. Tuy nhiên, ADA cũng nhấn mạnh tầm quan trọng của TZD trong điều trị viêm gan nhiễm mỡ không do rượu. Pioglitazone có thể được sử dụng ở bệnh nhân có Chil-Pugh A, nên tránh Child-Pugh B và C và trong trường hợp có phù. Liều khuyến cáo tối đa liều pioglitazone 30 mg hàng ngày và theo dõi cẩn thận chức năng gan ở bệnh nhân có bệnh gan mạn tính.
3.5. Thuốc ức chế alpha-glucosidase
Acarbose tác chủ yếu trong đường tiêu hóa và được đặc trưng bởi sinh khả dụng toàn thân thấp và được chuyển hóa trong đường tiêu hóa. Do đó, Acarbose có thể đặc biệt hữu ích ở bệnh nhân mắc bệnh gan. Một số tài liệu báo cáo acarbose có khả năng dung nạp tốt và không có tác dụng độc hại đối với gan. Các nghiên cứu lâm sàng cũng đã chứng minh rằng acarbose có thể được sử dụng một cách an toàn và hiệu quả ở bệnh nhân đái tháo đường mắc viêm gan mạn, xơ gan và giai đoạn nhẹ của bệnh não gan. Tuy nhiên, có thể tăng kali máu khi acarbose được chỉ định cho bệnh nhân mắc bệnh ĐTĐ và xơ gan tiến triển. Trên cơ sở bằng chứng sẵn có, các khuyến cáo cho rằng Acarbose tương đối an toàn và có thể được sử dụng ở Chil-Pugh A, B mà không cần điều chỉnh liều ở bệnh nhân có bệnh lý gan mạn tính. Tuy nhiên, không khuyến cáo dùng ở bệnh nhân Chil-Pugh C
3.5. Liệu pháp phụ thuộc hiệu ứng Incretin
Liệu pháp phụ thuộc Incretin bao gồm thuốc đồng vận GLP-1 đường tiêm và thuốc ức chế DPP-4. Cả hai loại thuốc này hầu như không chuyển hóa qua gan, đào thải qua thận dưới dạng không thay đổi, do đó thuốc gần như an toàn trên bệnh nhân xơ gan. Không như các thuốc điều trị ĐTĐ cũ, dược động học của nhóm thuốc này được đánh giá trên số lượng lớn các bệnh nhân khác nhau với nhiều mức độ suy gan, và cho thấy tính an toàn trên lượng lớn cá thể.
Các thuốc ức chế DPP4 như Sitagliptin, Vildagliptin, Linagliptin, ức chế men DPP4, dẫn đến tăng DPP-4, tăng bài tiết GLP-1, làm cải thiện sự kiểm soát đường huyết mà không gây hạ đường huyết hay tăng cân. Các nghiên cứu cũng cho thấy thuốc DPP4-i thay đổi dược động học rất ít ở các mức độ khác nhau của suy gan.
Không giống như Sitagliptin, Vildagliptin, Linagliptin được bài tiết qua mật . Mặc dù vậy, trong các nghiên cứu dược động học trên bệnh nhân suy gan nặng không cho thấy tăng hiệu lực của thuốc khi tăng liều Linagliptin so với các liệu pháp điều trị thông thường, vì vậy không cần phải chỉnh liều.
Thuốc đồng vận GLP-1 kích thích bài tiết Insulin từ đó giúp giảm đường huyết sau ăn. Trong có thuốc đồng vận GLP-1, Linagliptin được chứng minh có an toàn ở bệnh nhân có bệnh lý gan mạn do không làm tăng men gan cả khi dùng đơn độc hay phối hợp các nhóm khác. Gần đây, các đồng vận thụ thể GLP-1 tác dụng kéo dài đã được phát triển. Hiện nay, thuốc đồng vân GLP-1 sử dung 1 tuần một lần đã có mặt trên thị trường, Exenatide tác dụng kéo dài (LAR), Albiglutide, Dulaglutide và Semaglutide với các dữ liệu thử nghiệm lâm sàng trực tiếp cho thấy có hiệu quả kiểm soát đường huyết đói một cách vượt trội khi so sánh với các thuốc đồng nhóm có thời gian tác dụng ngắn (Exenatide, Liraglutide). Hơn nữa, thuốc này thường được dung nạp tốt, không có nhiễm độc gan ở bệnh nhân không có bệnh lý về gan. Tuy nhiên cho đến nay không có nghiên cứu nào được công bố về hiệu quả và tính an toàn ở bệnh nhân suy gan nặng.
Dựa trên các thảo luận ở trên, bệnh nhân đái tháo đường kèm bệnh lý gan có thể có lợi khi điều trị nhóm thuốc Incretin do độc tính thấp và dễ dung nạp. Tuy nhiên chưa có nghiên cứu dài hạn nào về hiệu quả và tính an toàn khi sử dụng lâu dài.
3.6. Chất ức chế SGLT 2
Các chất ức chế SGLT2 có thời gian bán hủy dài cho phép dùng một lần mỗi ngày và trải qua quá trình chuyển hóa ở gan chủ yếu thông qua glucuronidation, và tỷ lệ nhỏ của thuốc được loại bỏ qua đường thận. Dược động học đơn liều canagliflozin (300 mg) được nghiên cứu ở bệnh nhân rối loạn chức năng gan nhẹ và trung bình và so với người khỏe mạnh. Kết quả cho thấy dược động học của canagliflozin không bị ảnh hưởng và liều duy nhất được dung nạp tốt. Không có kinh nghiệm lâm sàng ở bệnh nhân rối loạn cở chức năng gan nặng.
Nồng độ dapagliflozin trong huyết tương có thể bị ảnh hưởng bởi rối loạn chức năng gan. Vì sự an toàn và hiệu quả lâu dài của dapagliflozin chưa được nghiên cứu, cần thận trọng khi suy gan kết hợp với suy thận. Trên cơ sở bằng chứng sẵn có, các khuyến cáo khuyên rằng nên sử dụng thuốc ức chế SGLT-2 một cách thận trọng và nên cân nhắc dùng liều thấp hơn trong khi bắt đầu điều trị ở bệnh nhân có bệnh gan mạn tính. Tóm lại, thuốc ức chế SGLT-2 an toàn ở bệnh nhân Child-Pugh A; thận trọng ở bệnh nhân Child-Pugh B, tránh ở bệnh nhân Child-Pugh C
3.7. Insulin
Khoảng 60% bệnh nhân xơ gan cần điều trị Insulin. Liệu pháp insulin có thể được sử dụng ở bất kỳ giai đoạn nào của xơ gan. Tuy nhiên, hiệu quả lâu dài và độ an toàn của Insulin trên BN xơ gan chưa được nghiên cứu. Nhu cầu Insulin tăng cao ở bệnh nhân xơ gan còn bù, trong khi thấp hẳn ở nhóm bệnh nhân xơ gan mất bù, dẫn đến giảm chức năng gan và sự tân tạo đường. Vì thế khuyến cáo sử dụng Insulin ở BN xơ gan nên được dò liều, theo dõi sát tránh nguy cơ hạ đường huyết.
Dược động học của Insulin Analog tác dụng ngắn như Lispro, Aspart, Glulisine thay đổi không đáng kể trên bệnh nhân có rối loạn chức năng gan, do đó hữu ích trong kiểm soát đường huyết sau ăn. Insulin Analog có thể kiểm soát đường huyết tương đương hoặc được cải thiện hơn so với insulin tiêu chuẩn trong khi có nguy cơ hạ đường huyết thấp hơn, đặc biệt là hạ đường huyết về đêm và hạ đường huyết nặng. Insulin Degludec có tác dụng kéo dài, dược lực học ổn định. Không có sự khác biệt về sự tái hấp thu thuốc cũng như tác dụng kéo dài của thuốc trên bệnh nhân xơ gan. Không ghi nhận tác dụng phụ nghiêm trọng, ví dụ như hạ đường huyết, vì thế khuyến khích sử dụng loại Insulin này trên bệnh nhân xơ gan. Dựa trên các bằng chứng có sẵn, các khyến cáo khuyên rằng nên điều chỉnh liều insulin theo yêu cầu để giảm nguy cơ hạ đường huyết. Hơn nữa, insulin analog được ưa thích ở bệnh nhân có bệnh lý gan mạn vì dược động học của chúng không bị thay đổi và có nguy cơ hạ đường huyết thấp.
IV. Kết luận
Việc quản lý bệnh nhân mắc bệnh tiểu đường và bệnh lý gan mạn là một thách thức đối với các bác sĩ lâm sàng. Ngày càng có nhiều bệnh nhân đái tháo đường-gan mạn tính như là hậu quả của tình trạng gia tăng béo phì và bệnh gan nhiễm mỡ không do rượu trên toàn cầu. Do đó, các bác sĩ chuyên về gan cần có kiến thức nền tảng về thuốc điều trị đái tháo đường. Cũng như vậy, các nhà nội tiết học cần nhận ra rằng bệnh gan là một biến chứng tiềm ẩn của đái tháo đường, hội chứng chuyển hóa, bệnh đái tháo đường do gan. Các bác sĩ thuộc 2 chuyên ngành này cần hợp tác với nhau để đưa ra những khuyến cáo điều trị tối ưu trên nhóm bệnh nhân này này.
TÀI LIỆU THAM KHẢO
1. Gangopadhyay, K. K., & Singh, P. (2017). Consensus Statement on Dose Modifications of Antidiabetic Agents in Patients with Hepatic Impairment. Indian journal of endocrinology and metabolism, 21(2), 341–354.
2. Hamed .A.E , Elsahar M., Elwan N.M. (2019) Managing diabetes and liver disease association: Practice guidelines from the Egyptian Association for the Study of Liver and Gastrointestinal Disease 2019, Arab Journal of Gastroenterology, 19 (4), 166-179.